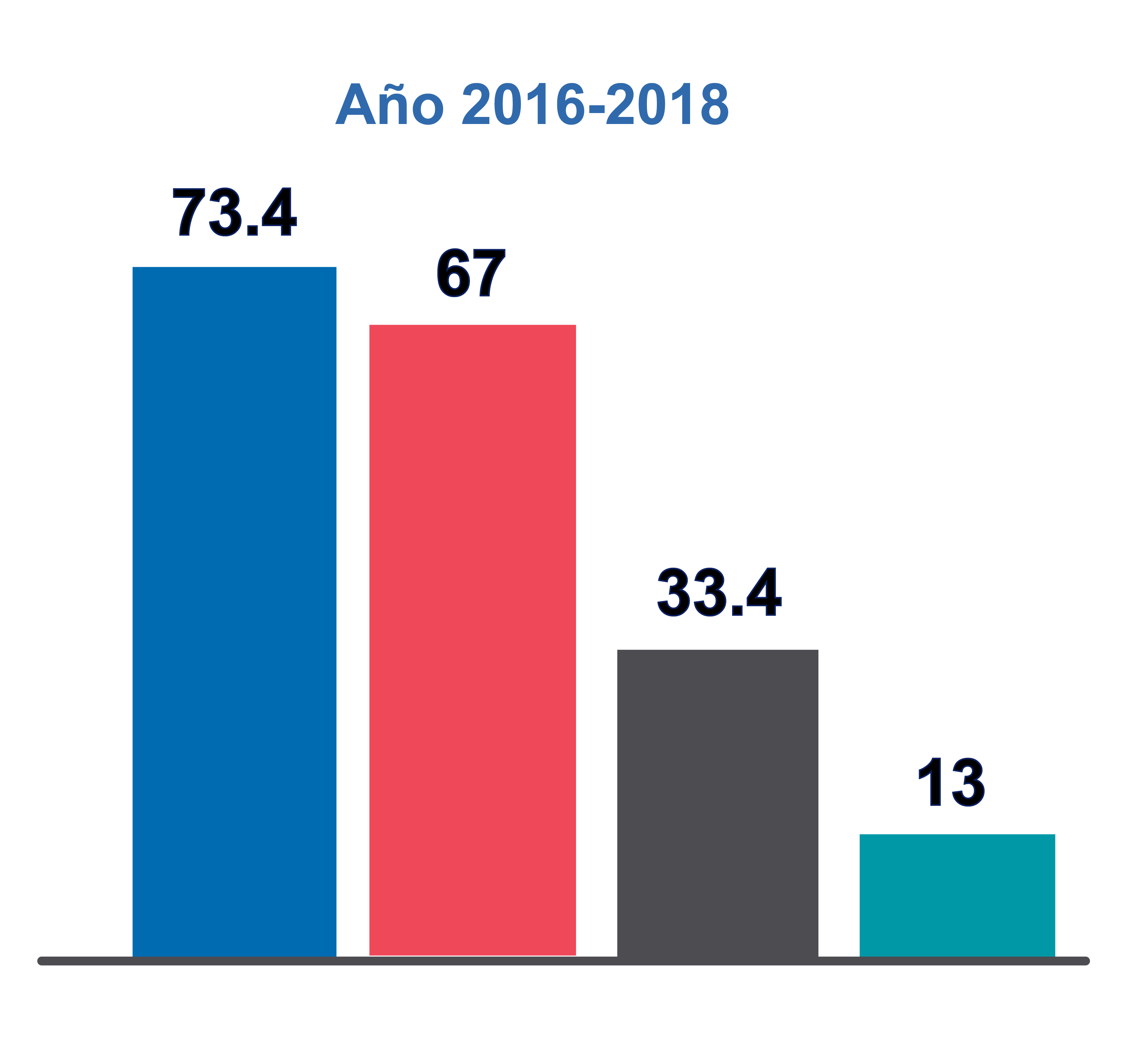
Objetivos del tratamiento de la IC 10, 13
Nivel de Evidencia IA
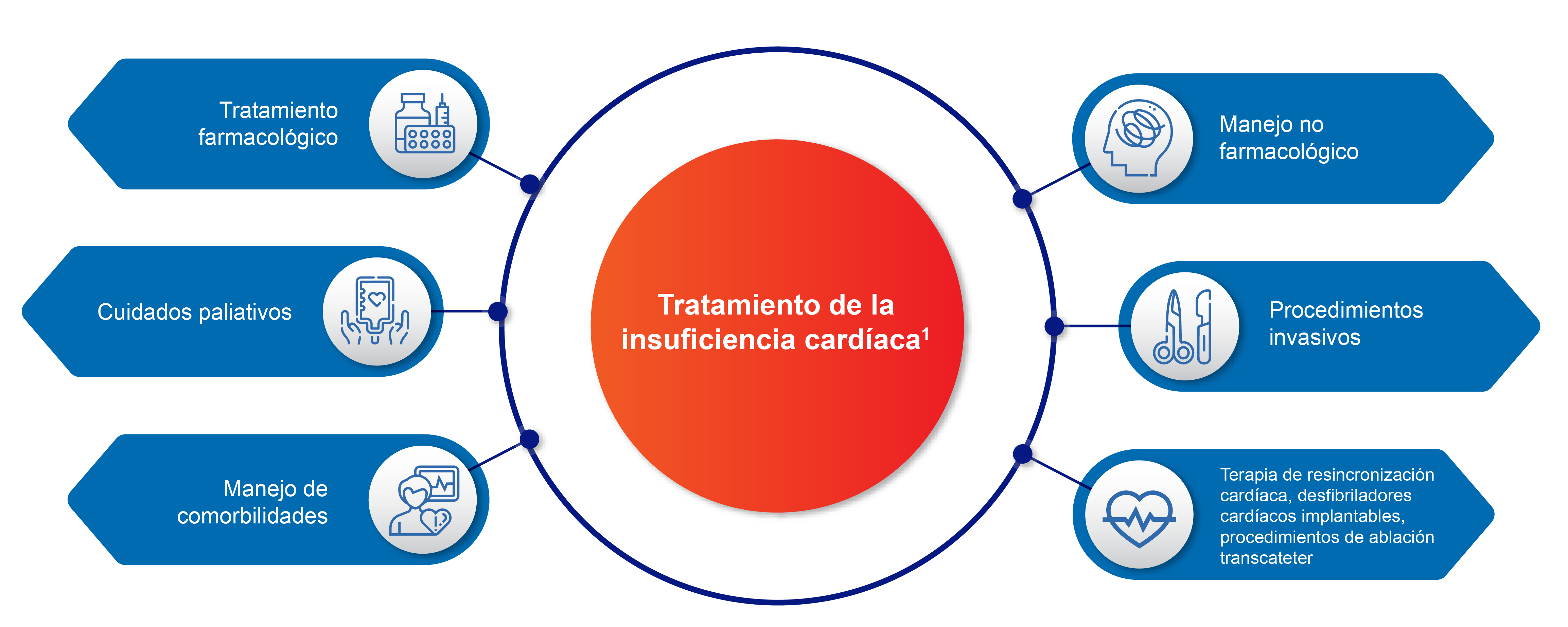
Medidas no farmacológicas
Las medidas no farmacológicas son esenciales en el manejo integral de la insuficiencia cardíaca (IC), independientemente de la etiología y clasificación. Su aplicación sistemática mejora la clase funcional, la calidad de vida y tiene un impacto positivo en el pronóstico. Además, estas medidas son costo-efectivas.10
Restricción de sodio
(ver más)
El exceso de sodio en pacientes con IC está asociado con el empeoramiento de síntomas como la congestión pulmonar y sistémica. Sin embargo, una restricción severa de sodio (180 mg/día o menos) se ha vinculado con resultados adversos, incluyendo un aumento de la mortalidad. Se recomienda una ingesta de sodio de 2–3 g por día, eliminando alimentos ricos en sal, como embutidos, bebidas gaseosas y comidas industrializadas.10
Nutrición
(ver más)
No existe una dieta universal para la IC, pero se recomienda adoptar esquemas saludables para el corazón, como la dieta mediterránea y el modelo DASH. Es crucial realizar una evaluación nutricional individual para adaptar las recomendaciones según cada caso. Pacientes con caquexia cardíaca o malnutrición son vulnerables a complicaciones adicionales, mientras que la obesidad puede agravar los síntomas de la IC. Aunque no hay evidencia concluyente sobre el impacto del tratamiento intensivo de la obesidad en el pronóstico de la IC, se sugiere incluir la gestión de la obesidad en la orientación nutricional. 10, 14

Consumo de líquidos
(ver más)
La retención de agua es un problema común en la IC, y un exceso en el consumo de líquidos puede descompensar la IC. Se recomienda que la ingesta total diaria de líquidos no exceda los 2 litros para pacientes con clase funcional I (NYHA) y 1.5 L/día para pacientes con clase funcional II. En casos de descompensación o IC avanzada, la ingesta debe individualizarse y ajustarse según la respuesta terapéutica.10
Actividad física y rehabilitación cardíaca
(ver más)
Tradicionalmente, se pensaba que los pacientes con IC debían descansar, pero el entrenamiento físico dirigido ha demostrado mejorar la clase funcional, la percepción de bienestar y la capacidad vital. Estudios como HF-ACTION han mostrado beneficios claros de la actividad física en pacientes con IC-FEr, incluyendo una reducción del 11% en la mortalidad total o en hospitalizaciones por cualquier causa. Se recomienda que todos los pacientes con IC estable inicien un programa de actividad física, idealmente bajo supervisión profesional.10
Evaluación psicológica e intervención
(ver más)
Los trastornos neuropsicológicos, como la distimia y la depresión, son comunes en pacientes con IC y afectan negativamente su evolución clínica. Es importante evaluar a los pacientes en este aspecto y, en caso de detectar alguna patología psicológica o psiquiátrica, se debe derivar a los pacientes a servicios de salud mental. Para la depresión, se recomiendan herramientas de cribado como PHQ-2, PHQ-9 o el Inventario de Depresión de Beck (BDI).10
Educación para pacientes y familiares
(ver más)
La educación y empoderamiento de pacientes, familiares y cuidadores es indispensable para lograr una buena adherencia terapéutica y optimizar los resultados del tratamiento. Las medidas educativas deben enfocarse en mejorar el conocimiento de la enfermedad, la gestión de medicamentos y el reconocimiento de signos de alarma, formando parte integral de un programa educativo en IC.10
Tratamiento farmacológico
La piedra angular del tratamiento de la IC son los fármacos modificadores de la enfermedad:10

Medicamentos sintomáticos:10
Diuréticos
Glucósidos cardíacos

Fármacos especiales:10
Ivabradina
Anticoagulantes
Nitratos/Hidralazina
Hierro parenteral
Agentes hipoglucemiantes
Vericiguat
Los inhibidores de la neprilisina y del receptor de angiotensina (ARNI) ofrecen una modulación integral de la sobreexpresión neurohumoral en la IC y sus estadios.13
ICFEr
Insuficiencia cardíaca con fracción de eyección reducida
FEVI ≤40%13
Insuficiencia cardíaca con fracción de eyección reducida
FEVI ≤40%13
ICFElr
Insuficiencia cardíaca con fracción de eyección levemente reducida
FEVI 41-49%13
Insuficiencia cardíaca con fracción de eyección levemente reducida
FEVI 41-49%13
ICFEp
Insuficiencia cardíaca con fracción de eyección preservada
FEVI >50%13
Insuficiencia cardíaca con fracción de eyección preservada
FEVI >50%13
El bloqueo y la modulación neurohumoral es una condición
obligatoria en el manejo de la ICFEr.13
A pesar de la disponibilidad de terapias médicas dirigidas por guías (GDMTs) para pacientes con insuficiencia cardíaca con fracción de eyección reducida (ICFEr), la mayoría de los pacientes elegibles no reciben la dosis objetivo recomendada de estos tratamientos.15
Entre los medicamentos subutilizados se encuentran los bloqueadores beta, los inhibidores de la enzima convertidora de angiotensina, los bloqueadores de los receptores de angiotensina, los inhibidores de la neprilisina, los antagonistas de los mineralocorticoides y los inhibidores del cotransportador de sodio-glucosa tipo 2.15
Hasta el 87% de los pacientes con IC
no reciben un tratamiento óptimo estándar.15
Los ensayos a gran escala han demostrado la eficacia de sacubitrilo/valsartán, bloqueadores β, antagonistas del receptor de mineralocorticoides (MRA) e inhibidores del cotransportador de sodio-glucosa tipo 2 (iSGLT2) como agentes modificadores de la enfermedad que, cuando se combinan, constituyen la terapia fundamental para la insuficiencia cardíaca con fracción de eyección reducida (ICFEr).16
El enfoque tradicional para lograr el tratamiento con estas cuatro clases de fármacos era prescribirlos en el orden exacto en que fueron evaluados en ensayos clínicos a lo largo de los últimos 40 años.16
REFERENCIAS
(ver más)
1. Méndez Ortiz, Arturo. (2006). Fisiopatología de la insuficiencia cardíaca. Archivos de cardiología de México, 76(Supl. 2), 182-187. Recuperado en 12 de agosto de 2024 de: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1405-9940200... g=es&tlng=e
2. Sánchez-Marteles, M., Rubio Gracia, J., & Giménez López, I. (2016). Pathophysiology of acute heart failure: a world to know. Revista clinica espanola, 216(1), 38–46. https://doi.org/10.1016/j.rce.2015.09.010
3. Ulate-Montero, Guido, & Ulate-Campos, Adriana. (2008). Actualización en los mecanismos fisiopatológicos de la insuficiencia cardiaca. Acta Médica Costarricense, 50(1), 5-12. Recuperado el 12 de agosto de 2024 de: http://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S0001-60022008... =en&tlng=es
4. Lombeida G., Diana C., et al. (2023) Explorando la fisiopatología y las estrategias de manejo de la insuficiencia cardíaca congestiva: una revisión exhaustiva. Revista Médica Ocronos. 6(10): 206.4 Recuperado el 12 de agosto de 2024 de: https://revistamedica.com/doi-fisiopatologia-manejo-insuficiencia-cardia...
5. Segovia Cubero, J., Alonso-Pulpón Rivera, L., Peraira Moral, R., & Silva Melchor, L. (2004). Etiología y evaluación diagnóstica en la insuficiencia cardíaca [Heart failure: etiology and approach to diagnosis]. Revista espanola de cardiologia, 57(3), 250–259.
6. Yelle D, Chaudry S. (2014). Heart Failure. McMaster Pathophysiology Review. Recuperado el 17 de agosto de 2024 de: http://www.pathophys.org/heartfailure/
7. Malik A, Brito D, Vaqar S, et al. Congestive Heart Failure. [Updated 2023 Nov 5]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK430873/
8. Savarese, G., Becher, P. M., Lund, L. H., Seferovic, P., Rosano, G. M. C., & Coats, A. J. S. (2023). Global burden of heart failure: a comprehensive and updated review of epidemiology. Cardiovascular research,118(17), 3272–3287. https://doi.org/10.1093/cvr/cvac013
9. Burchfield, J. S., Xie, M., & Hill, J. A. (2013). Pathological ventricular remodeling: mechanisms: part 1 of 2. Circulation, 128(4), 388–400. https://doi.org/10.1161/CIRCULATIONAHA.113.001878
10. Magaña SJA, Cigarroa LJÁ, Chávez MA, et al. (2021): Primera declaración Mexicana en materia de Insuficiencia Cardiaca. Cardiovasc Metab Sci, 32(Suppl: 1):8-85. doi:10.35366/98870.
11. McDonagh, T. A., Metra, M., Adamo, M., Gardner, R. S., Baumbach, A., Böhm, M., Burri, H., Butler, J., Čelutkienė, J., Chioncel, O., Cleland, J. G. F., Coats, A. J. S., Crespo-Leiro, M. G., Farmakis, D., Gilard, M., Heymans, S., Hoes, A. W., Jaarsma, T., Jankowska, E. A., Lainscak, M., … ESC Scientific Document Group (2021). 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European heart journal, 42(36), 3599–3726. https://doi.org/10.1093/eurheartj/ehab368
12. InformedHealth.org [Internet]. Cologne, Germany: Institute for Quality and Efficiency in Health Care (IQWiG); 2006-. Heart failure: Learn More – Types of heart failure. [Updated 2023 Nov 28]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK481485/
13. Pavía-López, A. A., Magaña-Serrano, J. A., Cigarroa-López, J. A., Chávez-Mendoza, A., Mayorga-Butrón, J. L., Araiza-Garaygordobil, D., Ivey-Miranda, J. B., Méndez-Machado, G. F., González-Godínez, H., Aguilera-Mora, L. F., Jordán-Ríos, A., Olmos-Domínguez, L., Olalde-Román, M. J., Miranda-Malpica, E. M., Vázquez-Ortiz, Z., Rayo-Chávez, J., Mendoza, A. A., Márquez-Murillo, M. F., Chávez-Leal, S. A., Gabriel, A. Á., … Cossío-Aranda, J. E. (2024). Clinical practice guidelines for diagnostic and treatment of the chronic heart failure. Guía mexicana de práctica clínica para el diagnóstico y el tratamiento de la insuficiencia cardiaca. Archivos de cardiología de Mexico, 94(Supl 1), 1–74. https://doi.org/10.24875/ACM.M24000095
14. Challa HJ, Ameer MA, Uppaluri KR. (2024). DASH Diet To Stop Hypertension. [Updated 2023 Jan 23]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482514/
15. Van Spall, H. G. C., Fonarow, G. C., & Mamas, M. A. (2022). Underutilization of Guideline-Directed Medical Therapy in Heart Failure: Can Digital Health Technologies PROMPT Change? Journal of the American College of Cardiology, 79(22), 2214–2218. https://doi.org/10.1016/j.jacc.2022.03.351
16. Marcondes-Braga, F. G. (2022). Pharmacological Treatment Sequencing for Heart Failure with Reduced Ejection Fraction. ABC Heart Failure & Cardiomyopathy, 2(1), 31-35. https://doi.org/10.36660/abchf.20220006
17. McMurray, J. J. V., & Packer, M. (2021). How Should We Sequence the Treatments for Heart Failure and a Reduced Ejection Fraction?: A Redefinition of Evidence-Based Medicine. Circulation, 143(9), 875–877. https://doi.org/10.1161/CIRCULATIONAHA.120.052926
Material exclusivo para el profesional de la salud.
Content ID: FA-11402788 Vigencia: 14/04/2027
Content ID: FA-11402788 Vigencia: 14/04/2027
©2024 Novartis AG
Sitio dirigido a profesionales de la salud en México.
Contactenos a través de [email protected] para más información médica.
Contactenos a través de [email protected] para más información médica.